زخم پای دیابتی، شایعترین عارضه ی دیابت
زخم پای دیابتی در افرادی که مبتلا به دیابت هستند رخ می دهد، و جزو شایع ترین عارضه ی دیابت مزمن می باشد. درمان زخم دیابتی طولانی مدت و زمانبر و دارای چالش های زیادی برای کارشناس زخم می باشد. دیابت بیماری مزمن است که تمامی ابعاد زندگی شخص و خانواده را در بر می گیرد. این اشخاص در طولانی مدت دچار عوارض ناشی از دیابت مثل نارسایی کلیه، خونریزی شبکیه چشم، بیماری های متعدد قلبی، زخم های متعدد و … می شوند.
در این مقاله ما درباره دیابت این بیماری خاموش بیشتر یاد میگیریم و به جواب سوالات زیر می رسیم:
دیابت چیست؟ چند نوع دارد؟
زخم های دیابتی از کدام دسته زخم ها هستند؟ دیابت چگونه بر زخم تاثیر می گذارد؟
علت تاثیر دیابت روی زخم چیست؟
عوارض زخم های دیابتی چیست؟
برای جلوگیری از زخم های دیابتی باید چه کنیم؟
درمان زخم پای دیابتی چگونه است؟
اگر مبتلا به زخم دیابتی شدیم چه کاری باید انجام دهیم؟ و از چه کسی میتوانیم کمک بگیریم؟
دیابت چیست و چند نوع دارد؟
دیابت شیرین یک بیماری متابولیک است، که باعث افزایش قند خون می شود. هورمون انسولین قند را از خون به سلول های شما منتقل می کند تا ذخیره یا برای انرژی استفاده شود. در دیابت، بدن شما یا انسولین کافی تولید نمی کند یا نمی تواند به طور موثر از انسولینی که می سازد استفاده کند.
قند خون بالای درمان نشده ناشی از دیابت می تواند به اعصاب، چشم ها، کلیه ها و سایر اندام ها آسیب برساند.
انواع مختلفی از دیابت وجود دارد:
دیابت نوع 1
یک بیماری خود ایمنی است . سیستم ایمنی به سلولهای پانکراس ، جایی که انسولین ساخته میشود ، حمله میکند و آنها را از بین میبرد . مشخص نیست چه چیزی باعث این حمله می شود. حدود 10 درصد از افراد مبتلا به دیابت به این نوع مبتلا هستند.
دیابت نوع 2
زمانی رخ می دهد که بدن شما در برابر انسولین مقاوم می شود و قند در خون شما تجمع می یابد.
پیش دیابت
زمانی رخ می دهد که قند خون شما بالاتر از حد طبیعی باشد، اما برای تشخیص دیابت نوع 2 به اندازه کافی بالا نیست.
دیابت بارداری
قند خون بالا در دوران بارداری است. هورمون های مسدود کننده انسولین که توسط جفت تولید می شود باعث این نوع دیابت می شود.
دیابت بی مزه
یک بیماری نادر به نام دیابت بی مزه که با دیابت ملیتوس مرتبط نیست. در این بیماری یک وضعیت متفاوت رخ می دهد که در آن کلیه ها مایعات زیادی را از بدن خارج می کنند.
علایم دیابت چیست؟
بیماری دیابت یک بیماری خاموش است که دارای علایم و ضعف عمومی در سراسر بدن میباشد به طور کلی علایم دیابت ناشی از افزایش قند خون است.
علائم کلی دیابت عبارتند از:
افزایش گرسنگی، افزایش تشنگی، کاهش وزن، تکرر ادرار، تاری دید، خستگی مفرط و زخم پای دیابتی که خوب نمی شوند. علاوه بر علائم عمومی دیابت، مردان مبتلا به دیابت ممکن است کاهش میل جنسی ، اختلال نعوظ (ED) و قدرت عضلانی ضعیف داشته باشند. زنان مبتلا به دیابت همچنین علائمی مانند عفونت مجاری ادراری ، عفونت های قارچی و پوست خشک و خارش دار دارند.
علایم دیابت نوع 1
علائم دیابت نوع 1شامل موارد زیر می باشد: گرسنگی شدید، افزایش تشنگی، کاهش وزن ناخواسته، تکرر ادرار، تاری دید، خستگی، همچنین ممکن است منجر به تغییرات خلقی شود.
علایم دیابت نوع 2
علائم دیابت نوع 2 شامل موارد زیر باشد: افزایش گرسنگی، افزایش تشنگی،افزایش ادرار، تاری دید، خستگی،زخم هایی که دیر التیام می یابند و عفونت های مکرر می باشد. افزایش سطح گلوکز بهبود را برای بدن دشوارتر می کند.
علایم دیابت بارداری
اکثر زنان مبتلا به دیابت بارداری هیچ علامتی ندارند. این عارضه اغلب در طول آزمایش معمول قند خون یا تست تحمل گلوکز خوراکی که معمولا بین هفته های 24 و 28 بارداری انجام و تشخیص داده می شود. در موارد نادر، دیابت بارداری باعث افزایش ادرار و افزایش تشنگی می شود.
علایم پیش دیابت
علائم دیابت می تواند آنقدر خفیف باشد که در ابتدا به سختی قابل تشخیص باشد.
چه افرادی خطر بیشتر ابتلا به دیابت را دارند؟
برخی عوامل خطر ابتلا به دیابت را افزایش می دهند:
دیابت نوع 1
کودک یا نوجوانی که والدین یا خواهر و برادری مبتلا به این بیماری یا حامل ژن های مرتبط با این بیماری دارند، احتمال ابتلا به دیابت نوع 1 در آنها بیشتر است.
دیابت نوع 2
خطر ابتلا به دیابت نوع 2 در شرایط زیر افزایش می یابد:
افرادی که اضافه وزن دارند، ۴۵ سال یا بالاتر هستند، داشتن والدین یا خواهر و برادری با این بیماری،افرادی که فعالیت بدنی ندارند، کسانی که دیابت بارداری یا پیش دیابت دارند، فشار خون، کلسترول و یا تری گلیسیرید بالا هم ریسک دیابت نوع دو را زیاد می کند.
کسانی که دارای تبار آمریکایی ، تبار آفریقایی ، تبار اسپانیایی یا آمریکای لاتین و کسانی که بومی آلاسکا، ساکن جزایر اقیانوس آرام، سرخپوست آمریکایی و یا آمریکایی آسیایی تبار ریسک ابتلا به دیابت نوع دو بالا دارند.
دیابت بارداری
خطر ابتلا به دیابت بارداری در صورتی افزایش می یابد که: شخصی اضافه وزن و بیشتر از 25 سال سن داشته باشد, در دوران بارداری قبلی دیابت بارداری داشته و سابقه خانوادگی دیابت نوع 2 دارند، در افرادی که مبتلا به سندرم تخمدان پلی کیستیک (PCOS) هستند ریسک ابتلا به دیابت بارداری بیشتر است.
وضعیت پیش دیابت
خانواده، محیط و شرایط پزشکی نظیر سایر بیماری های زمینه ای می توانند بر احتمال ابتلا به دیابت تأثیر بگذارند.
عوارض دیابت چیست؟
قند خون بالا به اندام ها و بافت های سراسر بدن آسیب می رساند. هرچه قند خون شما بالاتر و مدت بیشتری با آن زندگی کنید، خطر ابتلا به عوارض بیشتر می شود.
عوارض مرتبط با دیابت عبارتند از: بیماری قلبی ، حمله قلبی و سکته مغزی، نوروپاتی، نفروپاتی، رتینوپاتی و از دست دادن بینایی،از دست دادن شنوایی، آسیب پا مانند عفونت هایی که بهبود نمی یابند و زخم پای دیابتی که شایعترین عارضه می باشد، بیماری های پوستی مانند باکتری و قارچی عفونت،افسردگی، زوال عقل
دیابت بارداری کنترل نشده می تواند منجر به مشکلاتی شود که هم مادر و هم جنین را تحت تاثیر قرار می دهد. عوارضی که بر جنین تأثیر می گذارد می تواند شامل موارد زیر باشد:تولد زودرس، وزن بالاتر از حد طبیعی در بدو تولد، افزایش خطر ابتلا به دیابت نوع 2 در مراحل بعدی زندگی، قند خون پایین، زردی، مرده زایی و … .
مادر ممکن است دچار عوارضی مانند فشار خون بالا ( پره اکلامپسی ) یا دیابت نوع 2 شود. گاها نیاز به زایمان سزارین دارد. خطر ابتلای مادر به دیابت بارداری در بارداری های بعدی نیز افزایش می یابد.
درمان دیابت چیست؟
پزشکان دیابت را با چند داروی مختلف درمان می کنند. برخی از این داروها خوراکی است و گاها نیاز به تزریق انسولین است.پزشکان با توجه به نوع دیابت ، سن، جنس،وضعیت قند خون و … نوع درمان را تعیین می کنند، گاها دیابت باعث ایجاد عوارضی است که نیاز به درمان این عوارض نیز می باشد.
درمان در دیابت نوع 1
انسولین درمان اصلی دیابت نوع 1 است. این هورمون جایگزین هورمونی می شود که بدن قادر به تولید آن نیست.
درمان در دیابت نوع 2
رژیم غذایی و ورزش می تواند به برخی از افراد در مدیریت دیابت نوع 2 کمک کند. اگر تغییرات سبک زندگی برای کاهش قند خون کافی نیست، باید دارو مصرف شود. نیاز به مصرف بیش از یکی دارو داشته باشید. برخی از افراد مبتلا به دیابت نوع 2 نیاز به مصرف انسولین دارند.
درمان دیابت بارداری
مادر باردار نیاز به نظارت بر سطح قند خون خود را چند بار در روز دارد. اگر زیاد باشد، تغییرات رژیم غذایی و ورزش برای کاهش قند خون کافی و یا گاها نیاز به دارو و انسولین می باشد.
دیابت چگونه بر بهبود زخم پای دیابتی تاثیر میگذارد؟
هنگامی که یک فرد مبتلا به دیابت است، بهبود زخم ها بیشتر طول می کشد، که خطر ابتلا به عفونت ها و سایر عوارض را افزایش می دهد. فردی که دیابت خود را به خوبی مدیریت کند سرعت بهبود زخم ها را افزایش می بخشد و شانس ابتلا به عفونت شدید را کاهش می دهد.
زخمها، بریدگیها و سوختگیهای جزئی بخش ناگوار اما اجتنابناپذیر زندگی هستند. با این حال، برای افراد مبتلا به دیابت، این آسیب ها می تواند منجر به مشکلات جدی سلامتی شود. بسیاری از افراد مبتلا به دیابت دچار زخم هایی می شوند که دیر التیام می یابند یا هرگز بهبود نمی یابند.
گاهی عفونت ایجاد می شود، که عفونت به بافت و استخوان نزدیک زخم یا نواحی دورتر بدن گسترش می یابد. در برخی موارد و بدون مراقبت های اورژانسی، عفونت تهدید کننده زندگی یا حتی کشنده است.حتی زمانی که عفونت در زخم ایجاد نمی شود، بهبود آهسته بر سلامت کلی و کیفیت زندگی فرد تأثیر منفی می گذارد. بریدگی یا جراحت روی پا یا ساق پا راه رفتن را دشوار یا ورزش را دردناک می کند.
به چه علت دیابت روی بهبود زخم دیابتی تاثیر دارد؟
یک مطالعه در سال 2013 نشان دهنده ارتباط بین گلوکز خون و بهبود زخم است. این تحقیق نشان داد افرادی که تحت عمل جراحی زخمهای دیابت مزمن قرار میگیرند، اگر در زمان جراحی قند خون خود را به خوبی کنترل کنند، احتمالا به طور کامل بهبود مییابند.
انسولین هورمونی است که به سلول ها اجازه می دهد گلوکز را از جریان خون دریافت کرده و برای انرژی استفاده کنند. دیابت باعث اختلال در تولید یا حساسیت بدن به انسولین می شود ،این اختلال در انسولین، مدیریت سطح گلوکز خون را برای بدن دشوارتر می کند.
هنگامی که گلوکز خون به طور دائم بالا بماند، عملکرد گلبول های سفید را مختل می کند. گلبول های سفید در نقش سیستم ایمنی نقش اساسی دارند. وقتی گلبول های سفید نتوانند به درستی عمل کنند، بدن کمتر قادر به مبارزه با باکتری ها و بستن زخم ها است.
افراد مبتلا به دیابت کنترل نشده ممکن است دچار گردش خون ضعیف شوند. با کند شدن گردش خون، خون آهسته تر حرکت می کند و این امر بدن را برای رساندن مواد مغذی به زخم ها دشوارتر می کند. در نتیجه، جراحات به کندی بهبود می یابند یا اصلا بهبود نیابند.
دیابت همچنین می تواند:
باعث نوروپاتی (آسیب عصبی) شود و بر بهبود زخم پای دیابتی تأثیر بگذارد. قند خون کنترل نشده می تواند به اعصاب آسیب برساند و باعث بی حسی در اندام ها به خصوص پا می شود، به این که افراد مبتلا به دیابت که به پاهاضربه وارد می شود از آسیب آگاه نمی شوند.
اگر فردی از آسیبی آگاه نباشد، تحت درمان قرار نمی گیرد، که باعث بدتر شدن زخم می شود. ترکیبی از بهبود آهسته و کاهش حس در ناحیه به طور قابل توجهی خطر عفونت را افزایش می دهد.افراد مبتلا به دیابت نوع 1 یا نوع 2 در معرض افزایش خطر ابتلا به عفونت باکتریایی در زخم هستند.
عواملی که ممکن است این خطر را افزایش دهند عبارتند از:
اختلال در تعریق، پوست خشک و ترک خورده، عفونت ناخن پا، ناهنجاری های پا، مانند پای شارکو
راه های دیگری که دیابت ممکن است بر بهبود زخم تأثیر بگذارد عبارتند از:
کاهش تولید هورمون های رشد و بهبودی، کاهش تولید و ترمیم عروق خونی جدید، کاهش تولید کلاژن
عوارض دیابت
افرادی که به دلیل اثرات دیابت بر روی اعصاب و عروق خونی، بهبود ضعیف زخم را تجربه می کنند، معمولا عوارض دیگری را نیز تجربه می کنند. این عوارض شامل:
- بیماری قلبی
- بیماری کلیوی
- و مشکلات چشمی
- اگر زخم درمان نشده، عفونی شود، عفونت به صورت موضعی به عضلات و استخوان سرایت می کند که پزشکان به این بیماری استئومیلیت می گویند .
- اگر عفونت در زخم ایجاد و سپس درمان نشود، می تواند به مرحله قانقاریا برسد . قانقاریا یکی از علل شایع قطع عضو در افرادی است که در نتیجه دیابت دست و پای خود را از دست می دهند.
- گاهی اوقات، افرادی که عفونت های کنترل نشده دارند، دچار سپسیس می شوند ، یعنی عفونت به جریان خون سرایت می کند که سپسیس تهدید کننده زندگی است.
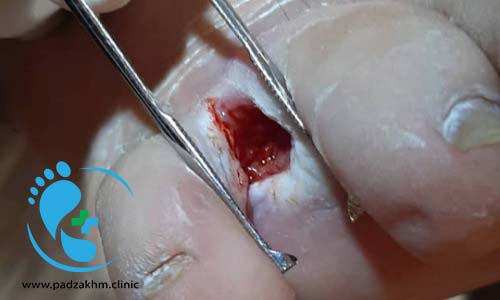
پیشگیری از زخم پای دیابتی
افراد مبتلا به دیابت از استراتژی های خاصی برای بهبود زخم استفاده می کنند، که شامل مدیریت قند خون، مراقبت کامل از پا، و درمان زخم ها در صورت بروز می باشد.
مراقبت مناسب از پا
- شستن روزانه پاها
- قبل از استفاده از مرطوب کننده، پوست را خشک کنید
- اجتناب از پابرهنه راه رفتن
- ناخن های پا را با دقت کوتاه کنید
- پوشیدن کفش راحت
- بازرسی پاها و نگاه کردن روزانه به داخل کفش
- در هر ویزیت از پزشک بخواهید که پاها را چک کند
درمان زخم ها
- افراد مبتلا به دیابت باید به دقت بر زخم های خود نظارت داشته باشند. در حالی که زخم ها ممکن است به آرامی بهبود یابند، باز ماندن آنها برای چندین هفته، گسترش، ترشح یا دردناک شدن آنها طبیعی نیست. در حالی که عفونت در زخم ایجاد نشود، اولین قدم برای پیشگیری از آن، تمیز کردن زخم و پوشاندن آن با یک باند تمیز است ، این کار را روزانه تکرار کنید.
- افراد مبتلا به دیابت باید هنگام راه رفتن از کفش و جوراب مناسب استفاده کنند ، به خصوص اگر زخم ایجاد شده باشد. پابرهنه بودن خطر عفونت را افزایش می دهد.
- افرادی که به هر نوع دیابت مبتلا هستند، اگر زخمی روی پایشان ایجاد شد و خوب نشد، باید به دنبال درمان باشند. فرد اغلب برای مبارزه با هر گونه عفونت نیاز به مصرف آنتی بیوتیک دارد و در صورت شدید بودن زخم ممکن است نیاز به بستری شدن در بیمارستان داشته باشد.
کنترل گلوکز
- کنترل گلوکز برای جلوگیری از بهبود آهسته زخم ضروری است. افرادی که سطح گلوکز خون خود را مدیریت می کنند، کمتر دچار زخم های شدیدی می شوند که بهبود نمی یابند.
- افراد مبتلا به دیابت نوع 1 برای کنترل قند خون باید مادام العمر انسولین مصرف کنند. افراد مبتلا به دیابت نوع 2 گزینه های بیشتری دارند، مانند مصرف انسولین و سایر داروها، ایجاد برخی اصلاحات در سبک زندگی و … .
- اصلاح سبک زندگی مانند رژیم غذایی سالم، ورزش منظم و مدیریت وزن ممکن است سطح قند خون فرد را به میزان قابل توجهی بهبود بخشد.این تغییرات سبک زندگی حتی ممکن است به فرد اجازه دهد دیابت را بدون دارو مدیریت کند.
- افراد مبتلا به دیابت نوع 1 و نوع 2 باید از رژیم غذایی کنترل شده با کربوهیدرات بهره مند شوند. در این امر می توانید با متخصص تغذیه صحبت کنید.
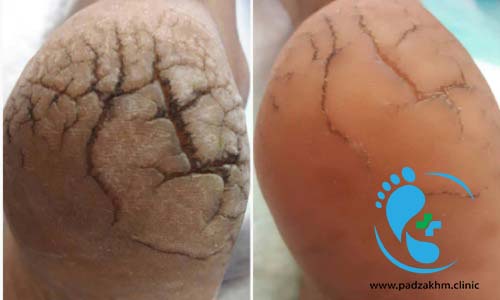
کفش و جوراب مخصوص افراد دیابتی
کفش های راحت و مناسب با فضای زیاد، به خصوص در قسمت پنجه پا انتخاب کنید. هرگز کفش های تنگ را به امید کش آمدن نخرید. از کفش های ساخته شده از پلاستیک یا مواد دیگر که تنفس نمی کنند استفاده نکنید. جنس کفش باید چرم، بوم یا جیر را باشد. از پوشیدن صندل های تنگ، دمپایی، کفش های نوک تیز و نوک پا و کفش های پاشنه بلند خودداری کنید.
کفش هایی بپوشید که با بند، سگک یا نوار چسب قابل تنظیم باشند. هر روز داخل کفش خود را از نظر پارگی یا برآمدگی که ممکن است باعث فشار یا تحریک شود، بررسی کنید. اگر آسیب عصبی دارید، به پاهایتان استراحت بدهید یا بعد از پنج ساعت کفش را عوض کنید تا نقاط فشار روی نواحی مختلف پاهایتان تغییر کند.
جوراب ها می توانند لایه ای از محافظت نرم بین پا و کفش شما ایجاد کنند. جوراب تمیز و خشک یا جوراب شلواری گشاد بپوشید. از جورابهای درزدار که باعث ایجاد نقاط فشار اضافی یا بیش از حد سفت روی ساق پا می شوند، خودداری کنید. اگر پاهایتان سرد است در رختخواب جوراب بپوشید.
افراد دیابتی برای تهیه این کفش باید به کلینیک های ارتوپدی فنی مراجعه کنند تا اسکن 3بعدی گرفته شده و کفش مخصوص برای آن فرد ساخته شود.
مدیریت زخم دیابتی چگونه است؟
درمان زخم پای دیابتی هم موضعی و هم سیستمیک می باشد. درمان زخم دیابتی گسترده است و شامل دبریدمان مکانیکی و جراحی، مدیریت پایه زخم، درمان آنتیبیوتیکی برای کاهش عفونت، عروق سازی مجدد، جراحی پیشگیرانه پا، کنترل رطوبت و ترشحات، پروتزهای سازگار در صورت قطع پا و تغییر کفش باشد.
همانطور که مشاهده کردید مدیریت زخم دیابتی پروسه ای زمانبر و چند وجهی است، اگر دچار زخم دیابتی شدید حتما باید با پزشک و کارشناسان زخم که متخصص در این باره هستند تماس بگیرید و از آنها کمک بخواهید.
نوروپاتی دیابتی چیست؟
نوروپاتی دیابتی نوعی آسیب عصبی است که در صورت ابتلا به دیابت ممکن است رخ دهد. قند خون بالا (گلوکز) می تواند به اعصاب سراسر بدن شما آسیب برساند. نوروپاتی دیابتی اغلب به اعصاب پاهای شما آسیب می رساند.
بسته به اعصاب آسیب دیده، علائم نوروپاتی دیابتی می تواند از درد و بی حسی در پاها و پاها تا مشکلات سیستم گوارشی، مجاری ادراری، عروق خونی و قلب متغیر باشد. برخی افراد علائم خفیفی دارند. اما برای دیگران، نوروپاتی دیابتی می تواند بسیار دردناک و ناتوان کننده باشد.
علائم زخم پا نوروپاتیک
ظاهر زخم پای نوروپاتیک بر اساس محل و گردش خون بیمار متفاوت است و می تواند به صورت تاول های پینه دار تا زخم های باز که قرمز مایل به قهوه ای و سیاه هستند ظاهر شود. پوست اطراف اغلب پینهدار میشود و عمق زخم به میزان ضربهای که پوست در معرض آن قرار گرفته بستگی دارد.
حاشیههای زخم معمولا خیس یا اصطلاحا لیچ افتاده میشوند اغلب، خیس شدگی لبههای زخم پا، مناطقی را ایجاد میکند که عفونت ایجاد می کند، که منجر به استئومیلیت می شود.(عفونت استخوان یا مغز استخوان)
در صورت عدم درمان زخم پای دیابتی ترکیبی از ایسکمی مرتبط با فشار (محدودیت در جریان خون)، نوروپاتی و تأخیر در بهبودی میتواند باعث بدتر شدن عفونت قبل از درمان در مقایسه با انواع دیگر زخمها شود.
خود زخم معمولا بدون درد است، مگر اینکه عفونت یا یک مشکل یا زخم شریانی در زخم وجود داشته باشد که اغلب ناراحتی جزئی ایجاد می کند. اندام به طور کلی نبض طبیعی خود را حفظ می کند. بیماران اغلب در پاسخ به عفونت دچار تب نمی شود.
آیا تمام زخم های نروپاتیک زخم دیابتی هستند؟
علاوه بر دیابت، سایر عوامل شایع دیگری که می توانند باعث نوروپاتی محیطی شوند عبارتند از:
یک وضعیت عصبی اولیه، نوروپاتی الکلی، نارسایی کلیه، فتق دیسک یا ناهنجاری های ستون فقرات، ضربه، عمل جراحي
برخی از بیماریهای کمتر شایع که میتوانند منجر به زخمهای نوروپاتیک شوند عبارتند از: جذام مزمن، اسپینا بیفیدا و سیرنگومیلی.
زخمهای نوروپاتیک به دلیل فشار مکرر روی پاهایی که کاهش حس دارند ایجاد میشوند. اگر اختلال عروقی همراه وجود داشته باشد، خطر قطع عضو ناشی از عفونت به طور قابل توجهی افزایش مییابد و زخمهایی خشکتر و منگنهتر به نظر میرسند و در مناطقی شکل میگیرند که کمتر به آن فشار وارد میشود، مانند کنارههای پا یا انگشتان.
چرا افراد مبتلا به زخم پای دیابتی نیاز به قطع عضو دارند؟
دیابت گاها منجر به بیماری شریان محیطی می شود که باعث باریک شدن رگ های خونی و کاهش جریان خون در پاها می شود. همچنین باعث آسیب عصبی ( نوروپاتی محیطی) می شود.
به همین دلیل از احساس درد جلوگیری می شود. اگر نتوانید درد را احساس کنید، متوجه زخمی روی پاهای خود نمی شوید، همچنان به ناحیه آسیب دیده فشار وارد می کنید که باعث تاخیر در درمان و رشد عفونت شود.
کاهش جریان خون بهبود زخم را کند می کند. همچنین مبارزه با عفونت را در بدن کمتر می کند. در نتیجه زخم شما خوب نمی شود. آسیب بافتی یا مرگ (گانگرن) رخ می دهد و هرگونه عفونت موجود در زخم به استخوان سرایت کند.اگر عفونت قابل توقف نباشد یا آسیب جبران ناپذیر باشد، قطع عضو لازم می شود. شایع ترین قطع عضو در افراد مبتلا به دیابت، انگشتان پا، و ساق پا است.
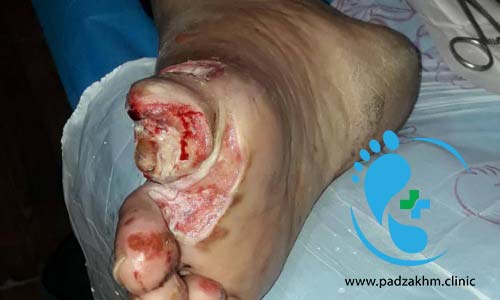
چگونه می توان از قطع عضو ناشی از زخم دیابتی جلوگیری کرد؟
بهترین راه برای جلوگیری از قطع عضو و سایر عوارض شدید دیابت، مدیریت قند خون است. چندین راه برای انجام این کار وجود دارد، از جمله:
- خوردن یک رژیم غذایی سالم از گوشت بدون چربی، میوه ها و سبزیجات، فیبر و غلات کامل
- اجتناب از آبمیوه شیرین شده با شکر و نوشابه
- کاهش استرس
- روزانه حداقل 30 دقیقه ورزش کنید
- حفظ وزن و فشار خون سالم
- سطح قند خون خود را به طور منظم چک کنید
- انسولین و سایر داروهای دیابت خود را طبق دستور پزشک مصرف کنید
مراقبت خوب از پا به شما در جلوگیری از مشکل ساز شدن زخم کمک می کند. برخی از نکات مراقبت از پای دیابتی عبارتند از:
- روزانه کل پای خود را چک کنید. به دنبال قرمزی، زخم، کبودی، تاول و تغییر رنگ باشید.
- از یک آینه بزرگنمایی استفاده کنید تا به شما کمک کند نگاه دقیقتری به پاهای خود داشته باشید.
- اگر نمی توانید پای خود را چک کنید، از شخص دیگری بخواهید آنها را برای شما بررسی کند.
- به طور مرتب پاهای خود را با استفاده از یک پر یا اشیاء سبک دیگر از نظر احساس بررسی کنید. احساس گرمی و سردی را در پاها بررسی کنید.
- جوراب های نازک، تمیز و خشکی بپوشید که کش محکم ندارند.
- انگشتان پا و مچ پاهایتان را مکررا حرکت دهید تا خون در پاهایتان جریان داشته باشد.
- هرگونه مشکل پا و علائم نوروپاتی مانند بی حسی، سوزش و گزگز را فوراً به پزشک خود گزارش دهید.
جمع بندی
زخم های دیابتی عارضه مهم و خطرناک دیابت می باشند همانطور که در مقاله به آن اشاره کردیم اگر درمان و کنترل نشوند باعث گانگرن و عفونت استخوان و در نهایت قطع عضو می شوند. بنابراین نیاز به درمان هرچه زودتر و دقیق تر دارند. تیم درمانی دیابت و زخم کلینیک پادزخم همواره در کنار شماست، می توانید با تماس با کارشناسان ما درخواست مشاوره در مورد زخم و وضعیت دیابت خود داشته باشید و از ما کمک بخواهید. یادتان باشد تا دیر نشده اقدام کنید.

عالی بود.فقط یه سوال در مورد انسولین ها و و انواعش هم بگید ممنون میشم
حتما در این مورد هم مقاله و محتوایی بارگذاری می شود.